Чтобы загрузить или распечатать эту страницу на другом языке, сначала выберите свой язык в раскрывающемся меню в левом верхнем углу.

Позиционный документ IAOMT по кавитациям в челюстных костях человека
Председатель комитета по патологии челюсти: Тед Риз, DDS, MAGD, NMD, FIAOMT
Карл Андерсон, DDS, MS, NMD, FIAOMT
Патрисия Берубе, DMD, MS, CFMD, FIAOMT
Джерри Буко, DDS, MSD
Тереза Франклин, доктор философии
Джек Калл, DMD, FAGD, МИАОМТ
Коди Кригель, DDS, NMD, FIAOMT
Сушма Лаву, ДДС, ФИАОМТ
Тиффани Шилдс, DMD, NMD, ФИАОМТ
Марк Вишневски, DDS, ФИАОМТ
Комитет хотел бы выразить нашу признательность Майклу Госсвайлеру, DDS, MS, NMD, Мигелю Стэнли, DDS и Стюарту Наналли, DDS, MS, FIAOMT, NMD, за их критику этой статьи. Мы также хотели бы отметить неоценимый вклад и усилия, приложенные д-ром Наннелли при составлении позиционного документа 2014 года. Его работа, усердие и практика легли в основу этой обновленной статьи.
Утверждено Советом директоров IAOMT, сентябрь 2023 г.
Оглавление
Конусно-лучевая компьютерная томография (КЛКТ)
Биомаркеры и гистологическое исследование
Развивающиеся соображения для диагностических целей
Системные и клинические последствия
Альтернативные стратегии лечения
Рекомендации
Приложение I Результаты опроса IAOMT 2
Приложение II Результаты опроса IAOMT 1
Приложение III Фотографии
Рисунок 1. Жировой дегенеративный остеонекроз челюстной кости (FDOJ).
Рисунок 2. Цитокины в FDOJ по сравнению со здоровым контролем
Рисунок 3. Хирургическая процедура ретромолярного FDOJ.
Рисунок 4. Кюретаж и соответствующая рентгенография FDOJ.
Фильмы Видеоклипы операций на челюсти у пациентов
За последнее десятилетие среди населения и медицинских работников росло понимание связи между здоровьем полости рта и системным здоровьем. Например, заболевания пародонта являются фактором риска как диабета, так и заболеваний сердца. Потенциально важная и все более исследуемая связь также была показана между патологией челюстной кости и общим здоровьем и жизненной силой человека. Использование технически продвинутых методов визуализации, таких как конусно-лучевая компьютерная томография (КЛКТ), сыграло важную роль в выявлении патологий челюстной кости, что привело к улучшению диагностических возможностей и улучшенной способности оценивать успех хирургических вмешательств. Научные отчеты, документальные фильмы и социальные сети повысили осведомленность общественности об этих патологиях, особенно среди тех людей, которые страдают от необъяснимых хронических неврологических или системных заболеваний, которые не поддаются лечению традиционными медицинскими или стоматологическими вмешательствами.
Международная академия стоматологии и токсикологии (IAOMT) основана на убеждении, что наука должна быть основой для выбора и использования всех методов диагностики и лечения. Именно с учетом этого приоритета мы 1) предоставляем обновленную версию нашего позиционного документа IAOMT по остеонекрозу челюстной кости 2014 года и 2) предлагаем, на основе гистологических наблюдений, более точное с научной и медицинской точки зрения название заболевания, в частности, «Хроническая ишемическая медуллярная болезнь». Челюсти (CIMDJ). CIMDJ описывает состояние кости, характеризующееся гибелью клеточных компонентов губчатой кости вследствие нарушения кровоснабжения. На протяжении всей своей истории то, что мы называем CIMDJ, называлось множеством имен и сокращений, которые перечислены в Таблице 1 и будут кратко обсуждаться ниже.
Цель и намерение этой Академии и статьи — предоставить пациентам и врачам научные, исследовательские и клинические наблюдения для принятия обоснованных решений при рассмотрении этих поражений CIMDJ, которые часто называют кавитациями челюстной кости. Эта статья 2023 года была написана совместными усилиями врачей, исследователей и выдающегося патологоанатома челюсти доктора Джерри Буко после обзора более 270 статей.
Ни в одной другой кости вероятность травм и инфекций не так высока, как в челюстных костях. Обзор литературы по теме полостей челюстной кости (например, CIMDJ) показывает, что это состояние диагностируется, лечится и исследуется с 1860-х годов. В 1867 году доктор Х.Р. Ноэль представил презентацию под названием Лекция о кариесе и некрозе костей. в Балтиморском колледже стоматологической хирургии, а в 1901 году кавитация челюстной кости подробно обсуждается Уильямом К. Барреттом в его учебнике, озаглавленном «Патология и практика полости рта: учебник для студентов стоматологических колледжей и справочник для практикующих стоматологов». Г.В. Блэк, которого часто называют отцом современной стоматологии, включил в свой учебник 1915 года «Специальная стоматологическая патология» раздел, в котором описывается «обычный вид и лечение» того, что он назвал остеонекрозом челюстной кости (ООН).
Исследования по кавитациям челюстной кости, казалось, застопорились до 1970-х годов, когда другие начали исследовать эту тему, используя различные названия и ярлыки и публикуя информацию о ней в современных учебниках по патологии полости рта. Например, в 1992 году Bouquot и др. наблюдали внутрикостное воспаление у пациентов с хронической и сильной лицевой болью (N=135) и ввели термин «кавитационный остеонекроз, вызывающий невралгию», или NICO. Хотя Bouquot и соавт. не прокомментировали этиологию заболевания, они пришли к выводу, что вполне вероятно, что поражения вызывают хроническую лицевую невралгию с уникальными местными особенностями: образованием внутрикостной полости и длительным некрозом костей с минимальным заживлением. В клиническом исследовании пациентов с невралгией тройничного нерва (N=38) и лицевого нерва (N=33) Ратнер и др. также показали, что почти у всех пациентов были полости в альвеолярной кости и челюстной кости. Полости, иногда более 1 сантиметра в диаметре, располагались на месте предыдущих удалений зубов и обычно не обнаруживались при рентгенологическом исследовании.

 В литературе существует множество других терминов, обозначающих то, что мы называем CIMDJ. Они перечислены в Таблице 1 и кратко обсуждаются здесь. Адамс и др. ввели термин «хронический фиброзирующий остеомиелит» (CFO) в позиционном документе 2014 года. Документ с изложением позиции стал результатом работы междисциплинарного консорциума практикующих врачей в области медицины полости рта, эндодонтии, патологии полости рта, неврологии, ревматологии, отоларингологии, пародонтологии, психиатрии, оральной и челюстно-лицевой радиологии, анестезии, общей стоматологии, внутренних болезней и лечения боли. . Целью группы было создание междисциплинарной платформы для лечения заболеваний, связанных с головой, шеей и лицом. Благодаря коллективным усилиям этой группы, обширному поиску литературы и интервью с пациентами возникла отчетливая клиническая картина, которую они назвали CFO. Они отметили, что это заболевание часто не диагностируется из-за сопутствующих заболеваний с другими системными состояниями. Эта группа указала на потенциальную связь между заболеванием и системными проблемами со здоровьем, а также на необходимость наличия группы врачей для правильной диагностики и лечения пациента.
В литературе существует множество других терминов, обозначающих то, что мы называем CIMDJ. Они перечислены в Таблице 1 и кратко обсуждаются здесь. Адамс и др. ввели термин «хронический фиброзирующий остеомиелит» (CFO) в позиционном документе 2014 года. Документ с изложением позиции стал результатом работы междисциплинарного консорциума практикующих врачей в области медицины полости рта, эндодонтии, патологии полости рта, неврологии, ревматологии, отоларингологии, пародонтологии, психиатрии, оральной и челюстно-лицевой радиологии, анестезии, общей стоматологии, внутренних болезней и лечения боли. . Целью группы было создание междисциплинарной платформы для лечения заболеваний, связанных с головой, шеей и лицом. Благодаря коллективным усилиям этой группы, обширному поиску литературы и интервью с пациентами возникла отчетливая клиническая картина, которую они назвали CFO. Они отметили, что это заболевание часто не диагностируется из-за сопутствующих заболеваний с другими системными состояниями. Эта группа указала на потенциальную связь между заболеванием и системными проблемами со здоровьем, а также на необходимость наличия группы врачей для правильной диагностики и лечения пациента.
У детей также наблюдались кавитационные поражения челюстных костей. В 2013 году Обель и др. описали поражения у детей и ввели термин «Ювенильный хронический остеомиелит нижней челюсти» (JMCO). Эта группа предложила возможное использование внутривенных (в/в) бисфосфонатов для лечения этих детей. В 2016 году Падва и др. опубликовали исследование, описывающее очаговый стерильный воспалительный остит в челюстных костях педиатрических пациентов. Они назвали это поражение педиатрическим хроническим небактериальным остеомиелитом (ХНО).
С 2010 года доктор Иоганн Лехнер, наиболее широко публикуемый автор и исследователь кавитационных поражений челюстной кости, и другие исследуют связь этих поражений с выработкой цитокинов, особенно воспалительного цитокина RANTES (также известного как CCL5). Доктор Лехнер использовал различные термины для описания этих поражений, включая ранее упомянутый NICO, а также асептический ишемический остеонекроз челюстной кости (AIOJ) и жировой дегенеративный остеонекроз челюстной кости (FDOJ). Его описание/маркировка основано на внешнем виде и/или макроскопическом патологическом состоянии, наблюдаемом клинически или во время операции.
В настоящее время существует необходимость прояснить еще один недавно выявленный патологию челюстной кости, которая отличается от темы этой статьи, но может сбить с толку тех, кто исследует кавитационные поражения. Это костные поражения челюсти, возникающие в результате употребления фармацевтических препаратов. Поражения характеризуются потерей кровоснабжения с последующей неконтролируемой секвестрацией кости. Эти поражения были названы Руджеро и соавт. изъязвлением полости рта с секвестрацией кости (OUBS) в позиционном документе Американская ассоциация оральных и челюстно-лицевых хирургов (AAOMS), а также Палла и др. в систематическом обзоре. Поскольку эта проблема связана с использованием одного или нескольких фармацевтических препаратов, IAOMT считает, что этот тип поражения лучше всего описать как медикаментозный остеонекроз челюсти (MRONJ). MRONJ не будет обсуждаться в этой статье, поскольку его этиология и подходы к лечению отличаются от того, что мы называем CIMDJ, и он ранее тщательно изучался.
Все более распространенное использование конусно-лучевой компьютерной томографии (КЛКТ) многими практикующими стоматологами привело к увеличению числа случаев интрамедуллярных кавитаций, которые мы называем CIMDJ, и которые ранее упускались из виду и, следовательно, игнорировались. Теперь, когда эти поражения и аномалии легче идентифицировать, ответственность за диагностику заболевания и предоставление рекомендаций по лечению и уходу становится обязанностью стоматологов.
Признание и признание существования CIMDJ является отправной точкой его понимания. Независимо от множества названий и сокращений, связанных с этой патологией, наличие некротической или отмирающей кости в медуллярном компоненте челюстной кости точно установлено.
При наблюдении во время операции эти костные дефекты проявляются по-разному. Некоторые практикующие врачи сообщают, что более 75% поражений являются полностью полыми или заполнены мягкой, серовато-коричневой и деминерализованной/гранулематозной тканью, часто с желтым маслянистым материалом (масляными кистами), обнаруживаемым в дефектных участках с окружающей нормальной костной анатомией. Другие сообщают о наличии полостей с различной плотностью покрывающей кортикальной кости, которые при вскрытии имеют выстилку из волокнистого черного, коричневого или серого нитевидного материала. Третьи сообщают о грубых изменениях, которые по-разному описываются как «песчаные», «подобные опилкам», «полые полости» и «сухие» со случайной склеротической, зубчатой твердостью стенок полостей. При гистологическом исследовании эти поражения кажутся похожими на некроз, возникающий в других костях тела, и гистологически отличаются от остеомиелита (см. рисунок 1). Дополнительные изображения, иллюстрирующие болезнь CIMDJ, некоторые из которых носят графический характер, включены в Приложение III в конце этого документа.
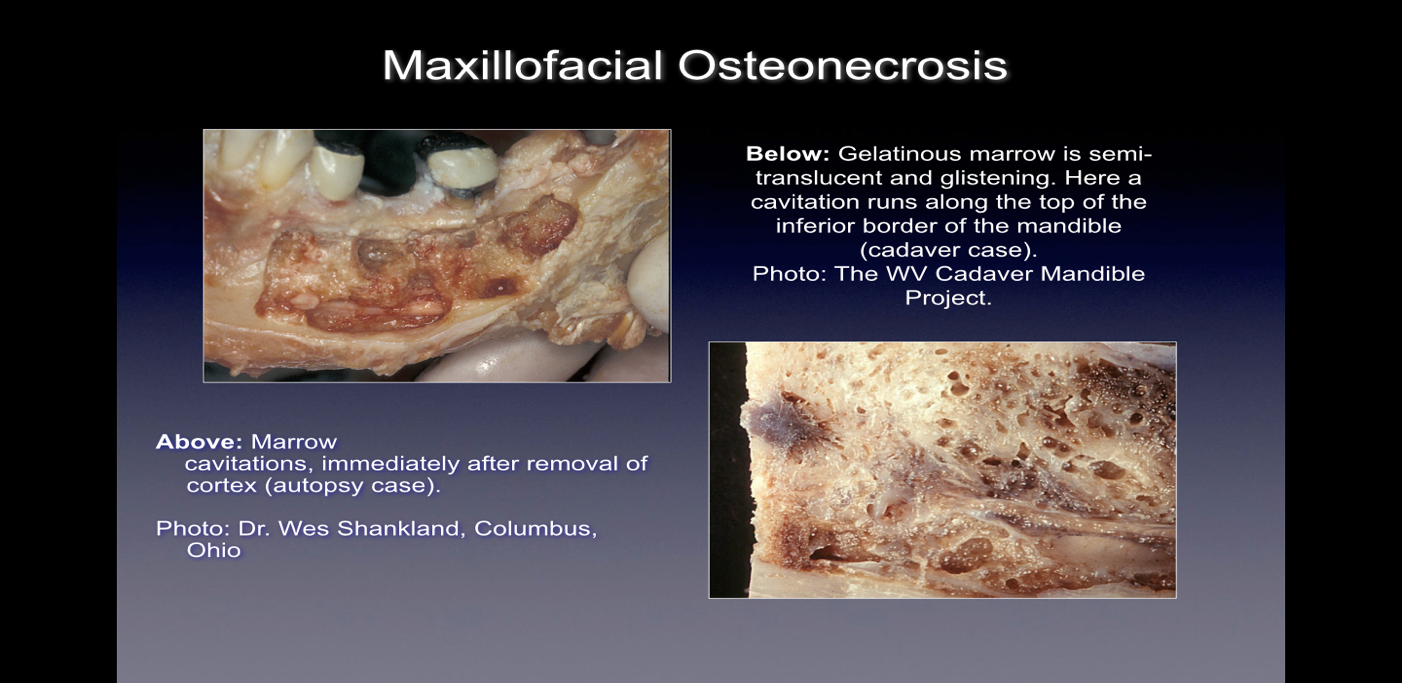
Рисунок 1 Изображения CIMDJ, взятые с трупа
Как и другие практикующие врачи, стоматологи используют организованный процесс, в котором используются различные методы и способы диагностики кавитационных поражений. Они могут состоять из проведения физического осмотра, который включает сбор анамнеза, оценку симптомов, получение жидкостей организма для проведения лабораторных исследований, а также получение образцов тканей для биопсии и микробиологического тестирования (т. е. тестирования на наличие патогенов). Также часто используются технологии визуализации, такие как КЛКТ. У пациентов со сложными расстройствами, которые не всегда следуют закономерности или типичному порядку симптомокомплекса, диагностический процесс может потребовать более детального анализа, который на первых порах может привести только к дифференциальному диагнозу. Ниже приведены краткие описания некоторых из этих диагностических методов.
Конусно-лучевая компьютерная томография (КЛКТ)
Диагностические методы, описанные еще в 1979 году Ратнером и его коллегами, с использованием пальцевой пальпации и давления, диагностических инъекций местных анестетиков, изучения истории болезни и определения местоположения иррадиирующей боли, полезны при диагностике кавитаций челюстной кости. Однако, хотя некоторые из этих поражений вызывают боль, отек, покраснение и даже жар, другие этого не делают. Таким образом, часто необходимы более объективные меры, такие как визуализация.
Кавитации обычно не обнаруживаются на стандартных двумерных (2-D, таких как периапикальные и панорамные) рентгеновских снимках, которые обычно используются в стоматологии. Ратнер и его коллеги показали, что 40% или более кости необходимо изменить, чтобы увидеть изменения, и это подтверждается более поздними работами и показано на рисунке 2. Это связано с присущим ограничением 2-D визуализации, которое вызывает наложение анатомических структур, маскирующих области интереса. В случае дефектов или патологии, особенно нижней челюсти, маскирующее воздействие плотной кортикальной кости на подлежащие структуры может быть значительным. Поэтому необходимы технологически продвинутые методы визуализации, такие как КЛКТ, сканирование Tech 99, магнитно-резонансная томография (МРТ) или трансальвеолярная ультразвуковая сонография (CaviTAU™®).
Из различных доступных методов визуализации КЛКТ является наиболее широко используемым диагностическим инструментом, используемым стоматологами, занимающимися диагностикой или лечением полостей, и, следовательно, именно его мы обсудим подробно. Краеугольным камнем технологии КЛКТ является ее способность просматривать интересующее поражение в трех измерениях (фронтальном, сагиттальном, корональном). КЛКТ зарекомендовала себя как надежный и точный метод выявления и оценки размера и степени внутрикостных дефектов челюсти с меньшим искажением и меньшим увеличением, чем 3-D рентгеновские снимки.
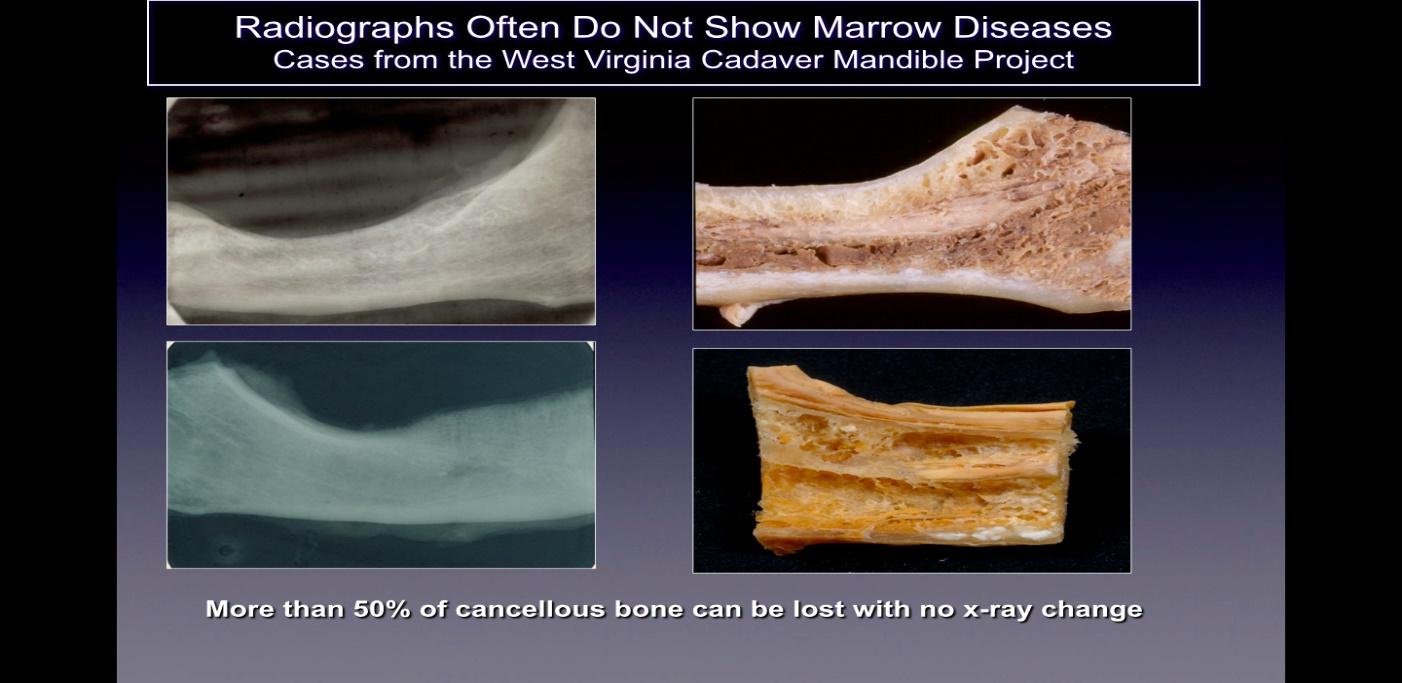
Рисунок 2 Подпись: Слева показаны двухмерные рентгенограммы челюстных костей, взятых у трупов.
здоровый. В правой части рисунка представлены фотографии тех же челюстных костей, на которых видны явные некротические полости.
Рисунок адаптирован из Bouquot, 2014.
Клинические исследования показали, что КЛКТ-изображения также помогают определить содержимое поражения (заполненное жидкостью, гранулематозное, солидное и т. д.), возможно, помогая отличить воспалительные поражения, одонтогенные или неодонтогенные опухоли, кисты и другие доброкачественные и злокачественные новообразования. поражения.
Недавно разработанное программное обеспечение, специально интегрированное с различными типами устройств КЛКТ, использует единицы Хаунсфилда (HU), которые позволяют стандартизировать оценку плотности кости. HU представляет собой относительную плотность тканей тела в соответствии с калиброванной шкалой уровней серого, основанной на значениях для воздуха (-1000 HU), воды (0 HU) и плотности костей (+1000 HU). На рисунке 3 показаны различные виды современного изображения КЛКТ.
Подводя итог, можно сказать, что КЛКТ оказалась полезной в диагностике и лечении полостей челюстной кости за счет:
- Определение размера, степени и трехмерного положения поражения;
- Выявление близости поражения к другим близлежащим жизненно важным анатомическим структурам, таким как
нижний альвеолярный нерв, верхнечелюстная пазуха или корни соседних зубов;
- Определение подхода к лечению: хирургическое или нехирургическое; и
- Предоставление последующего изображения для определения степени заживления и возможной необходимости.
провести повторное лечение поражения.
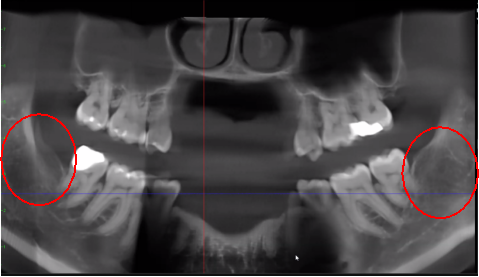
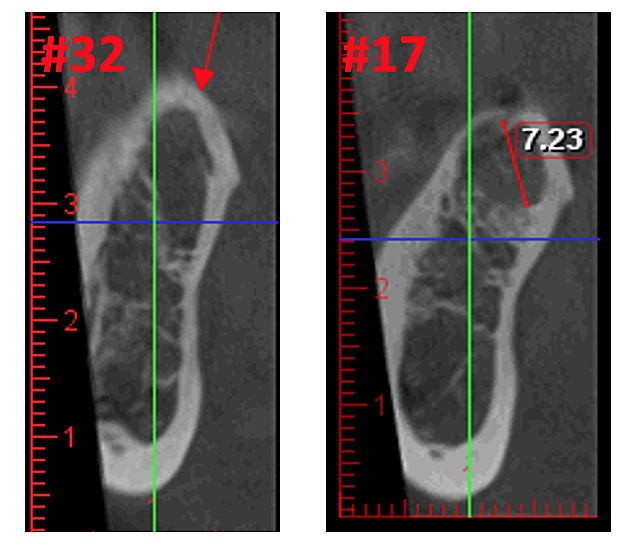
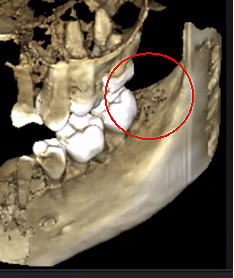
Рисунок 3 Повышенная четкость изображения КЛКТ благодаря усовершенствованной программной технологии, которая уменьшает артефакты и «шум», которые могут вызывать на изображении зубные имплантаты и металлические реставрации. Это позволяет стоматологу и пациенту легче визуализировать поражение. Верхняя панель представляет собой панорамный вид КЛКТ, показывающий левое (№17) и правое (№32) расположение и протяженность кавитационных поражений у пациента с остеонекрозом челюстной кости. Нижняя левая панель представляет собой сагиттальный вид каждого участка. Нижняя правая панель представляет собой трехмерную визуализацию участка № 3, показывающую кортикальную пористость, перекрывающую медуллярную кавитацию. С разрешения доктора Риза.
Мы также кратко упомянем здесь ультразвуковое устройство CaviTAU™®, которое было разработано и используется в некоторых частях Европы, в частности, для обнаружения участков с низкой плотностью костной ткани верхней и нижней челюсти, которые могут указывать на кавитацию челюстной кости. Это устройство для трансальвеолярной ультразвуковой сонографии (ТАУ-n) потенциально не уступает КЛКТ в обнаружении дефектов костного мозга челюсти и имеет дополнительное преимущество, заключающееся в том, что подвергает пациента гораздо более низким уровням радиации. Это устройство в настоящее время недоступно в США, но находится на рассмотрении Управления по контролю за продуктами и лекарствами США и вполне может стать основным диагностическим инструментом, используемым в Северной Америке для лечения CIMJD.
Биомаркеры и гистологическое исследование
Из-за воспалительной природы полостей челюстной кости Лехнер и Баер в 2017 году исследовали возможную связь между некоторыми цитокинами и заболеванием. Один цитокин, представляющий особый интерес, «регулируется при активации, экспрессии и секреции нормальных Т-клеток» (RANTES). Этот цитокин, как и фактор роста фибробластов (FGF)-2, экспрессируется в больших количествах при кавитационных поражениях и у пациентов с CIMDJ. На рисунке 4, предоставленном доктором Лехнером, сравниваются уровни RANTES у пациентов с кавитациями (красная полоса, слева) с уровнями у здоровых людей (синяя полоса), показывая уровни, которые более чем в 25 раз выше у пациентов с этим заболеванием. Лехнер и др. используют два подхода для измерения уровней цитокинов. Один из них заключается в системном измерении уровней цитокинов в крови (Лаборатория диагностических решений, США.). Второй метод — взять биопсию непосредственно из пораженного участка, когда к нему обращается патологоанатом-стоматолог. К сожалению, в настоящее время отбор локализованных образцов тканей требует сложной обработки и транспортировки, чего еще предстоит достичь в неисследовательских учреждениях, но это позволило получить глубокие корреляции.
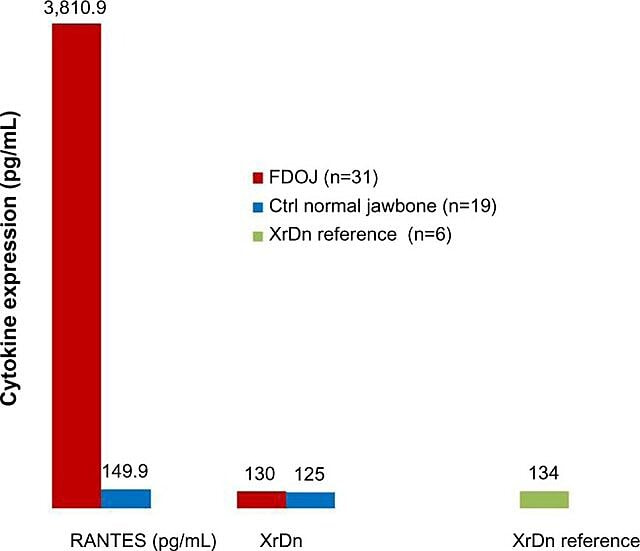
Рисунок 4 Распределение RANTES в 31 случае FDOJ и 19 образцах нормальной челюстной кости по сравнению с эталонной рентгеновской плотностью для обеих групп в соответствующих областях. Сокращения: RANTES, регулируемый при активации, нормальные Т-клетки экспрессируют и секретируют хемокин (CC-мотив) лиганд 5; XrDn – рентгеновская плотность; FDOJ — жировой дегенеративный остеонекроз челюстной кости; п, число; Ctrl, контроль. Рисунок предоставлен доктором Лехнером. Лицензионный номер: CC BY-NC 3.0
Развивающиеся соображения для диагностических целей
Наличие полостей челюстной кости хорошо установлено клинически. Однако четкие диагнозы и параметры наилучшего лечения требуют дальнейших исследований. Имея это в виду, необходимо кратко упомянуть несколько интересных и потенциально ценных методов, которые используются некоторыми практиками.
Признано, что дополнительные физиологические оценки будут ценным инструментом скрининга и диагностики. Одним из таких инструментов, используемых некоторыми практиками, является термографическая визуализация. Генерализованную воспалительную активность можно увидеть путем измерения разницы температур на поверхности головы и шеи. Термография безопасна, быстра и может иметь диагностическую ценность, аналогичную КЛКТ. Существенным недостатком является то, что ему не хватает четкости, что затрудняет определение границ или степени поражения.
Некоторые практикующие врачи изучают энергетический профиль поражения, используя оценку акупунктурного меридиана (АМА), чтобы определить его влияние на соответствующий энергетический меридиан. Этот тип оценки основан на электроакупунктуре по Фоллю (EAV). Эта техника, основанная на принципах древней китайской медицины и акупунктуры, была разработана и преподается в США. Иглоукалывание использовалось для облегчения боли и ускорения заживления. Он основан на балансе потока энергии (т. е. Ци) по определенным энергетическим путям в организме. Эти пути, или меридианы, соединяют друг с другом определенные органы, ткани, мышцы и кости. Акупунктура использует очень специфические точки на меридиане, чтобы влиять на здоровье и жизнеспособность всех элементов тела на этом меридиане. Этот метод использовался для выявления заболеваний челюстных костей, которые, если их устранить, также лечат, казалось бы, несвязанные заболевания, такие как артрит или синдром хронической усталости. Этот метод позволяет проводить дальнейшие исследования (т. е. необходимо документировать результаты, а также собирать и распространять продольные данные).
Существует множество индивидуальных факторов, повышающих риск развития полостей челюстной кости, но обычно риск многофакторный. Рисками для человека могут быть либо внешние воздействия, такие как факторы окружающей среды, либо внутренние воздействия, такие как плохая иммунная функция. В таблицах 2 и 3 перечислены внешние и внутренние факторы риска.


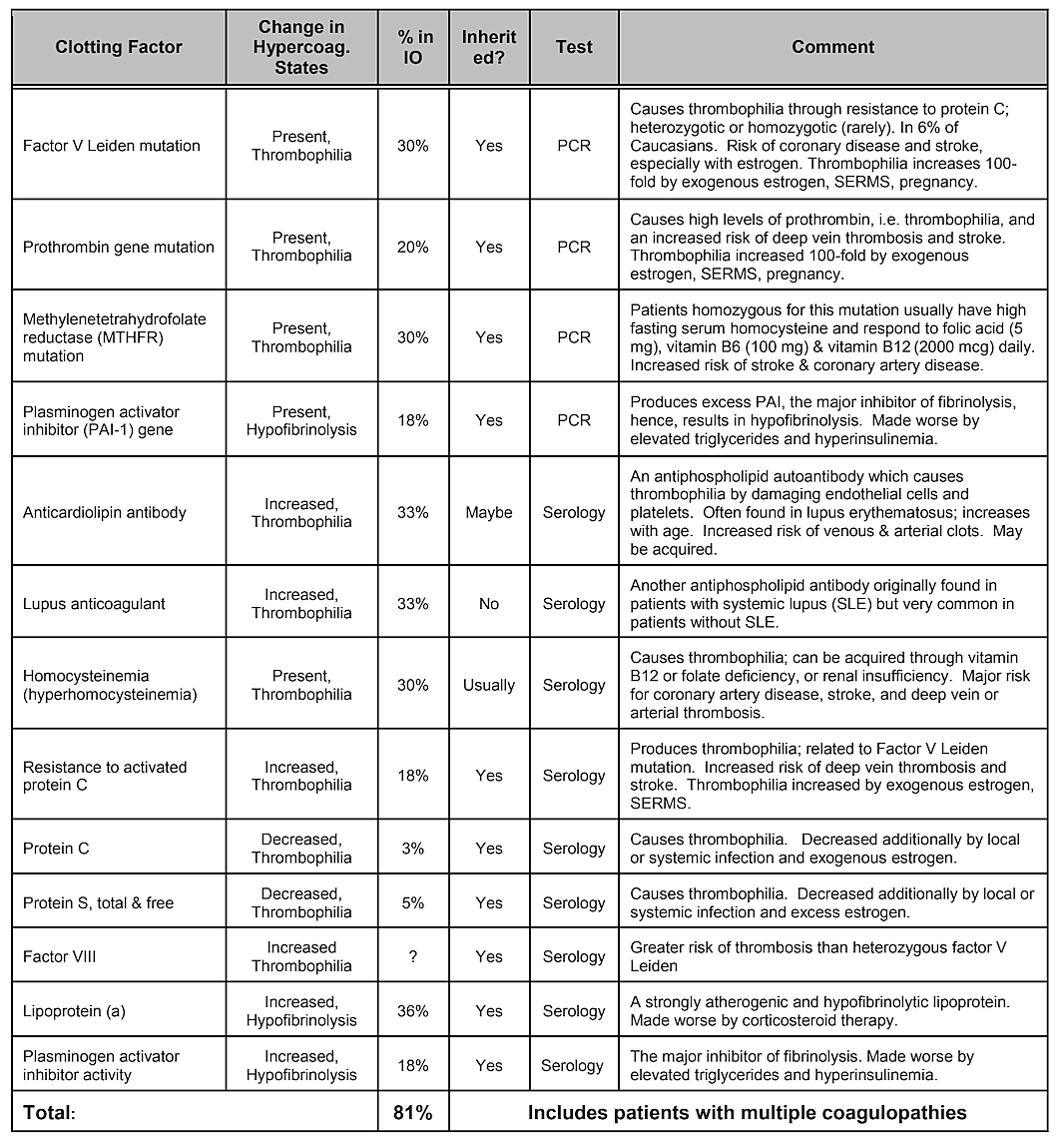
Обратите внимание, что в Таблице 2 «Внутренние факторы риска» не включена генетическая предрасположенность. Хотя можно предположить, что генетические вариации играют определенную роль, не было показано, что ни одна вариация гена или даже комбинация генов не являются фактором риска, однако генетическое влияние вполне вероятно. . Систематический обзор литературы, проведенный в 2019 году, показал, что был выявлен ряд однонуклеотидных полиморфизмов, но репликации во всех исследованиях не наблюдалось. Авторы пришли к выводу, что, учитывая разнообразие генов, которые показали положительную связь с кавитациями, и отсутствие воспроизводимости исследований, роль генетических причин может оказаться умеренной и гетерогенной. Однако для выявления генетических различий может потребоваться нацеливание на конкретные группы населения. Действительно, как было показано, одним из наиболее распространенных и основных патофизиологических механизмов ишемического повреждения костей является избыточное свертывание крови вследствие состояний гиперкоагуляции, которые обычно имеют генетическую основу, как описано Bouquot и Lamarche (1999). В Таблице 4, предоставленной доктором Буко, перечислены болезненные состояния, сопровождающиеся гиперкоагуляцией, а в следующих трех параграфах представлен обзор некоторых выводов доктора Буко, которые он представил в качестве директора по исследованиям в Челюстно-лицевом центре образования и исследований.
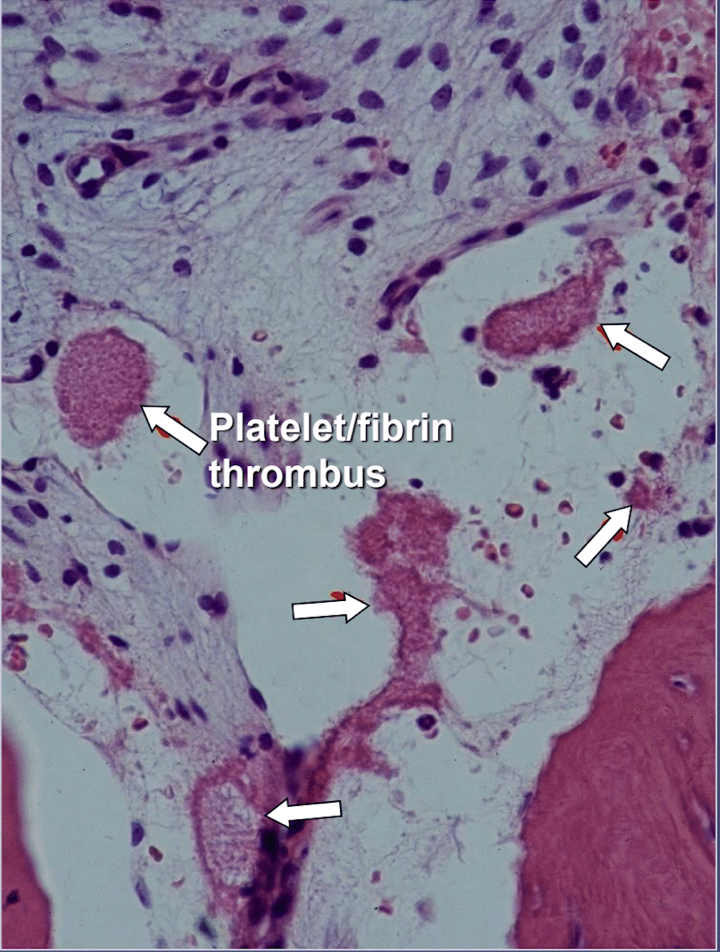
В кавитациях челюстных костей имеются явные признаки ишемического остеонекроза, который представляет собой заболевание костного мозга, при котором кость некротизируется из-за недостатка кислорода и питательных веществ. Как уже упоминалось, многие факторы могут взаимодействовать друг с другом, вызывая кавитацию, и до 80% пациентов имеют проблему, обычно наследственную, с чрезмерным образованием тромбов в кровеносных сосудах. Это заболевание обычно не выявляется при рутинных анализах крови. Кости особенно восприимчивы к проблеме гиперкоагуляции, и в ней сильно расширяются кровеносные сосуды; повышенное, часто болезненное внутреннее давление; застой крови; и даже инфаркты. На эту проблему гиперкоагуляции может указывать семейный анамнез инсульта и инфарктов в раннем возрасте (менее 55 лет), замена тазобедренного сустава или «артрит» (особенно в раннем возрасте), остеонекроз (особенно в раннем возрасте), глубокие тромбоз вен, легочная эмболия (сгустки крови в легких), тромбоз вен сетчатки (сгустки в сетчатке глаза) и привычный выкидыш. При этом заболевании у челюстей возникают две специфические проблемы: 2) после повреждения больная кость становится плохо способной противостоять инфекциям низкой степени тяжести, вызываемым бактериями зубов и десен; и 1) кость может не восстановиться из-за уменьшения кровотока, вызванного местными анестетиками, используемыми стоматологами во время стоматологической работы. На рисунке 2 представлен микроскопический вид внутрисосудистого тромба.
Таблица 4 Болезни, сопровождающиеся гиперкоагуляцией. У четырех из пяти пациентов с кавитацией челюстной кости имеется один из таких тромбов.
Факторные проблемы.
Независимо от основной причины гиперкоагуляции, в кости развивается либо волокнистый костный мозг (волокна могут жить в областях, лишенных питательных веществ), либо жирный, мертвый жировой костный мозг («мокрая гниль»), либо очень сухой, иногда кожистый костный мозг («сухая гниль»). ), или полностью пустое костномозговое пространство («кавитация»).
Поражаться может любая кость, но чаще всего поражаются бедра, колени и челюсти. Боль часто сильная, но около 1/3rd пациентов не испытывают боли. Организму трудно излечиться от этой болезни, и 2/3RDS В большинстве случаев требуется хирургическое удаление поврежденного костного мозга, обычно путем соскабливания кюретками. Операция устранит проблему (и боль) почти на 3/4.тыс пациентов с поражением челюсти, хотя повторные операции, обычно меньшие по размеру, чем первая, требуются у 40% пациентов, иногда на других частях челюсти, поскольку заболевание очень часто имеет «пропускные» поражения (т.е. множественные участки в области челюсти). одинаковые или подобные кости), между которыми находится нормальный костный мозг. Более половины пациентов с тазобедренным суставом в конечном итоге заболевают противоположным бедром. Более 1/3rd пациентов челюстной кости получат заболевание в других квадрантах челюсти. Недавно было обнаружено, что 40% пациентов с остеонекрозом бедра или челюсти реагируют на антикоагулянтную терапию низкомолекулярным гепарином (Ловенокс) или кумадином с разрешением боли и заживлением костей.
Рисунок 5 Микроскопическая картина внутрисосудистых тромбов
Если вы ищете нефармацевтический подход к снижению риска гиперкоагуляции, можно рассмотреть возможность использования дополнительных ферментов, таких как наттокиназа или более мощная люмброкиназа, оба из которых обладают фибринолитическими и антикоагулянтными свойствами. Кроме того, следует исключить состояния дефицита меди, связанные с дисфункцией коагуляции, из-за повышенного риска гиперкоагуляции, наблюдаемого у пациентов с кавитациями челюстной кости.
СИСТЕМНЫЕ И КЛИНИЧЕСКИЕ ПОСЛЕДСТВИЯ
Наличие полостей челюстной кости и связанной с ними патологии включает в себя некоторые специфические симптомы, но также часто включает и некоторые неспецифические системные симптомы. Таким образом, к его диагностике и лечению следует подходить с тщательным вниманием со стороны лечащей команды. Самыми уникальными и новаторскими открытиями, которые стали известны после публикации позиционного документа IAOMT 2014 года, является разрешение, казалось бы, не связанных между собой хронических воспалительных состояний после кавитационного лечения. Независимо от того, имеют ли системные заболевания аутоиммунную природу или воспаление, возникающее иным образом, сообщалось о значительных улучшениях, включая улучшение показателей рака. Симптомокомплекс, связанный с этими поражениями, сильно индивидуализирован и поэтому не поддается обобщению или легко распознается. Таким образом, IAOMT придерживается мнения, что, когда у пациента диагностирована кавитация в челюстной кости с сопутствующей локализованной болью или без нее, а также имеется другое системное заболевание, ранее не связанное с кавитациями в челюстной кости, пациенту необходимо дальнейшее обследование, чтобы определить, связано ли заболевание с кавитациями в челюстной кости. или является следствием заболевания. IAOMT опросила своих членов, чтобы узнать больше о том, какие системные симптомы/заболевания проходят после кавитационной хирургии. Результаты представлены в Приложении I.
Присутствие цитокинов, генерируемых в плохо васкуляризированных, некротических поражениях полостей челюстной кости, по-видимому, действует как фокус воспалительных цитокинов, которые поддерживают активные и/или хронические другие области воспаления. Облегчение или, по крайней мере, улучшение локализованной боли в челюсти после лечения ожидается и ожидается, но эта очаговая теория воспаления, которая будет подробно обсуждаться ниже, может объяснить, почему так много, казалось бы, «несвязанных» заболеваний, которые связаны с хроническими воспалительными состояниями. также уменьшаются при кавитационной обработке.
В поддержку выводов, сделанных в позиционном документе IAOMT 2014 года, связывающих кавитацию челюстной кости и системные заболевания, исследования и клинические исследования, недавно опубликованные Лехнером, фон Баером и другими, показывают, что кавитационные поражения челюстной кости содержат специфический цитокиновый профиль, не наблюдаемый при других патологиях костей. . По сравнению с образцами здоровых челюстных костей, кавитационные патологии постоянно демонстрируют сильную активацию фактора роста фибробластов (FGF-2), антагониста рецептора интерлейкина 1 (Il-1ra) и, что особенно важно, RANTES. RANTES, также известный как CCL5 (cc-мотив Лиганд 5), был описан как хемотаксический цитокин с сильным провоспалительным действием. Было показано, что эти хемокины влияют на несколько стадий иммунного ответа и существенно участвуют в различных патологических состояниях и инфекциях. Исследования показали, что РАНТЕС участвует во многих системных заболеваниях, таких как артрит, синдром хронической усталости, атопический дерматит, нефрит, колит, алопеция, заболевания щитовидной железы, а также в развитии рассеянного склероза и болезни Паркинсона. Кроме того, было показано, что РАНТЕС вызывает ускорение роста опухоли.
Факторы роста фибробластов также участвуют в образовании полостей челюстной кости. Факторы роста фибробластов, FGF-2, и связанные с ними рецепторы отвечают за многие важные функции, включая пролиферацию клеток, выживание и миграцию. Они также подвержены захвату раковыми клетками и играют онкогенную роль при многих видах рака. Например, FGF-2 способствует прогрессированию опухоли и рака при раке простаты. Кроме того, уровни FGF-2 показали прямую корреляцию с прогрессированием, метастазированием и плохим прогнозом выживаемости у пациентов с колоректальным раком. По сравнению с контрольной группой без рака, пациенты с карциномой желудка имеют значительно более высокие уровни FGF-2 в сыворотке. Эти воспалительные посредники вовлечены во многие серьезные заболевания, независимо от того, имеют ли они воспалительную природу или раковые. Было показано, что в отличие от RANTES/CCL5 и FGF-2, IL1-ra действует как сильный противовоспалительный медиатор, способствуя отсутствию общих воспалительных признаков в некоторых кавитационных поражениях.
Чрезмерные уровни RANTES и FGF-2 в кавитационных поражениях были сравнены и связаны с уровнями, наблюдаемыми при других системных заболеваниях, таких как боковой амиотрофический склероз, (БАС), рассеянный склероз (РС), ревматоидный артрит и рак молочной железы. Действительно, уровни этих мессенджеров, обнаруженные в кавитациях челюстных костей, выше, чем в сыворотке и спинномозговой жидкости пациентов с БАС и рассеянным склерозом. Текущее исследование Лехнера и фон Баера продемонстрировало 26-кратное увеличение RANTES при остеонекротических поражениях челюстной кости у пациентов с раком молочной железы. Лехнер и его коллеги предполагают, что RANTES, полученный в результате кавитации, может способствовать развитию и прогрессированию рака молочной железы.
Как упоминалось ранее, существуют многочисленные случаи бессимптомных кавитаций челюстной кости. В этих случаях острые провоспалительные цитокины, такие как TNF-альфа и IL-6, НЕ обнаруживаются в увеличенном количестве в патогистологических данных кавитационных образцов. У этих пациентов отсутствие этих провоспалительных цитокинов связано с высокими уровнями противовоспалительного цитокина-антагониста рецептора интерлейкина-1 (IL-1ra). Разумный вывод состоит в том, что острое воспаление, связанное с кавитациями челюстной кости, находится под контролем высоких уровней RANTES/FGF-2. В результате для постановки диагноза Лехнер и фон Баер предлагают не акцентировать внимание на наличии воспаления и рассмотреть сигнальный путь, в первую очередь через сверхэкспрессию RANTES/FGF-2. Высокие уровни RANTES/FGF-2 у пациентов с кавитацией указывают на то, что эти поражения могут вызывать сходные и взаимно усиливающие патогенные сигнальные пути к другим органам. Иммунная система активируется в ответ на сигналы опасности, которые вызывают различные врожденные молекулярные пути, которые завершаются выработкой воспалительных цитокинов и возможной активацией адаптивной иммунной системы. Это подтверждает идею и теорию о том, что полости в костях челюсти могут служить фундаментальной причиной хронических воспалительных заболеваний за счет продукции RANTES/FGF-2, а также объясняет, почему острые симптомы воспаления не всегда видны или ощущаются пациентом при поражениях челюстной кости. сами себя. Таким образом, кавитация челюстной кости и связанные с ней посредники представляют собой интегративный аспект воспалительного заболевания и служат потенциальной этиологией заболевания. Удаление полостей может быть ключом к обращению вспять воспалительных заболеваний. Это подтверждается наблюдением снижения уровней RANTES в сыворотке после хирургического вмешательства у 5 пациентов с раком молочной железы (см. Таблицу 5). Дальнейшие исследования и тестирование уровней RANTES/CCL5 могут пролить свет на эту взаимосвязь. Обнадеживающими наблюдениями являются улучшения качества жизни многих пациентов с кавитацией челюстной кости, будь то облегчение в месте операции или уменьшение хронического воспаления или заболевания в других местах.
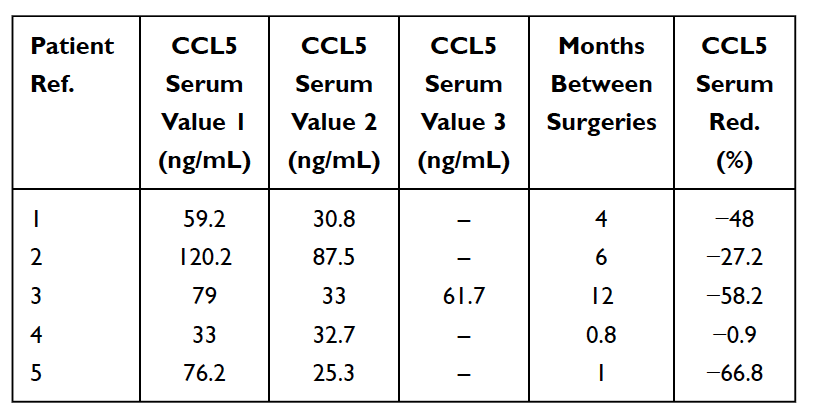
Таблица 5
Снижение (Red.) RANTES/CCL5 в сыворотке у 5 больных раком молочной железы, перенесших операцию по поводу жирово-дегенеративного остеонекроза челюстной кости (FDOJ). Таблица адаптирована из
Лехнер и др., 2021. Выраженная кавитация челюстной кости RANTES/CCL5: тематические исследования, связывающие скрытое воспаление челюстной кости с эпистемологией рака молочной железы». Рак молочной железы: цели и терапия.
Из-за нехватки литературы по лечению кавитационных поражений IAOMT опросила своих членов, чтобы собрать информацию о том, какие тенденции и методы лечения развиваются в направлении «стандарта лечения». Результаты опроса кратко обсуждаются в Приложении II.
После определения местоположения и размера поражений необходимо определить методы лечения. IAOMT придерживается мнения, что вообще недопустимо оставлять «мертвые кости» в человеческом теле. Это основано на данных, свидетельствующих о том, что полости челюстной кости могут быть очагами системных цитокинов и эндотоксинов, которые начинают процесс ухудшения общего состояния здоровья пациента.
В идеальных обстоятельствах следует провести биопсию, чтобы подтвердить диагноз любой патологии челюстной кости и исключить другие болезненные состояния. Затем необходимо лечение, направленное на устранение или устранение вовлеченной патологии и стимулирование возобновления роста нормальной, жизненно важной кости. В настоящее время в рецензируемой литературе хирургическое лечение, заключающееся в иссечении пораженной невитальной кости, представляется предпочтительным методом лечения полостей челюстной кости. Лечение предполагает использование местных анестетиков, что приводит к важным соображениям. Ранее считалось, что следует избегать применения анестетика, содержащего адреналин, который обладает сосудосуживающими свойствами, у пациентов, у которых уже может быть нарушен кровоток, связанный с их болезненным состоянием. Однако в серии молекулярных исследований дифференцировка остеобластов увеличивалась при использовании адреналина. Таким образом, врач должен в каждом конкретном случае определить, следует ли использовать адреналин, и если да, то в каком количестве следует использовать, чтобы дать наилучшие результаты.
После хирургической декортикации, тщательного выскабливания поражения и орошения стерильным физиологическим раствором заживление ускоряется за счет размещения трансплантатов фибрина, богатого тромбоцитами (PRF), в костную пустоту. Использование богатых тромбоцитами концентратов фибрина в хирургических процедурах полезно не только с точки зрения свертывания крови, но и с точки зрения высвобождения факторов роста в течение периода до четырнадцати дней после операции. До использования трансплантатов PRF и других дополнительных методов лечения рецидив остеонекротического поражения челюстной кости после операции возникал в 40% случаев.
Анализ внешних факторов риска, представленных в Таблице 2, убедительно свидетельствует о том, что неблагоприятных исходов можно избежать с помощью соответствующей хирургической техники и взаимодействия врача и пациента, особенно в восприимчивых группах населения. Целесообразно рассмотреть возможность применения атравматических методов, минимизации или предотвращения заболеваний пародонта и других стоматологических заболеваний, а также выбора инструментария, который позволит добиться наилучших результатов лечения. Предоставление пациенту подробных до и послеоперационных инструкций, включая риски, связанные с курением сигарет, может помочь свести к минимуму негативные последствия.
Принимая во внимание широкий список потенциальных факторов риска, перечисленных в таблицах 2 и 3, рекомендуется проконсультироваться с командой расширенного ухода за пациентом, чтобы должным образом установить любые возможные скрытые факторы риска, которые могут способствовать развитию полостей челюстной кости. Например, важным фактором при лечении полостей челюстной кости является то, принимает ли человек антидепрессанты, в частности селективные ингибиторы обратного захвата серотонина (СИОЗС). СИОЗС были связаны со снижением плотности костной массы и увеличением частоты переломов. СИОЗС флуоксетин (прозак) напрямую ингибирует дифференцировку и минерализацию остеобластов. По крайней мере, два независимых исследования, изучавших пользователей СИОЗС по сравнению с контрольной группой, показали, что использование СИОЗС связано с худшими панорамными морфометрическими показателями.
Прекондиционирования также может способствовать успешным результатам лечения. Это предполагает создание тканевой среды, способствующей заживлению, путем снабжения организма достаточным количеством соответствующих питательных веществ, которые улучшают биологическую среду за счет оптимизации гомеостаза в организме. Тактика прекондиционирования не всегда возможна или приемлема для пациента, но она более важна для тех пациентов, у которых есть известная восприимчивость, например, с генетической предрасположенностью, нарушениями заживления или ослабленным здоровьем. В таких случаях крайне важно, чтобы эта оптимизация происходила для минимизации уровня окислительного стресса, который может не только стимулировать процесс заболевания, но и препятствовать желаемому выздоровлению.
В идеале снижение любой токсической нагрузки на организм, такой как фторид и/или ртуть, из зубных пломб из амальгамы, должно быть завершено до начала лечения полостей челюстной кости. Ртуть может вытеснять железо в цепи переноса электронов митохондрий. Это приводит к избытку свободного железа (двухвалентного железа или Fe++), производящего вредные активные формы кислорода (АФК), также известные как свободные радикалы, которые вызывают окислительный стресс. Избыток железа в костной ткани также подавляет правильную функцию остеобластов, что, очевидно, будет иметь отрицательный эффект при попытках вылечить заболевание костей.
Другие недостатки также следует устранить до начала лечения. При дефиците биодоступной меди, магния и ретинола метаболизм и переработка железа в организме нарушаются, что способствует избытку свободного железа не в тех местах, что приводит к еще большему окислительному стрессу и риску заболеваний. В частности, многие ферменты в организме (например, церулоплазмин) становятся неактивными при недостаточном уровне биодоступной меди, магния и ретинола, что затем закрепляет системную дисрегуляцию железа и, как следствие, увеличивает окислительный стресс и риск заболеваний.
Альтернативные стратегии лечения
Также следует оценить альтернативные методы, которые используются в качестве основной или поддерживающей терапии. К ним относятся гомеопатия, электростимуляция, светотерапия, такая как фотобиомодуляция и лазер, кислород/озон медицинского назначения, гипербарический кислород, антикоагулянтные методы, средства Sanum, питание и нутрицевтики, инфракрасная сауна, внутривенная озонотерапия, энергетические процедуры и другие. В настоящее время не проводилось научных исследований, подтверждающих жизнеспособность или неэффективность этих альтернативных форм лечения. Должны быть установлены стандарты ухода для обеспечения надлежащего лечения и детоксикации. Методы оценки успеха должны быть протестированы и стандартизированы. Протоколы или процедуры, помогающие определить, когда лечение целесообразно, а когда нет, должны быть представлены для оценки.
Исследования показали, что наличие полостей в челюстной кости является коварным болезненным процессом, связанным с уменьшением кровотока. Нарушение медуллярного кровотока приводит к плохой минерализации и неадекватной васкуляризации в областях челюстной кости, которые могут инфицироваться патогенами, что усиливает гибель клеток. Вялый кровоток в кавитационных поражениях затрудняет доставку антибиотиков, питательных веществ и иммунных посланников. Ишемическая среда также может содержать и стимулировать медиаторы хронического воспаления, которые могут иметь еще более пагубные последствия для здоровья всей системы. Генетическая предрасположенность, снижение иммунной функции, воздействие некоторых лекарств, травмы и инфекции, а также другие факторы, такие как курение, могут спровоцировать или ускорить развитие полостей челюстной кости.
Вместе с выдающимся патологом челюстной кости доктором Джерри Буко IAOMT представляет и продвигает гистологически и патологически правильную идентификацию кавитационных поражений челюстной кости как хронической ишемической медуллярной болезни челюсти, CIMDJ. Хотя для обозначения этого заболевания исторически и в настоящее время используется множество названий, аббревиатур и терминов, IAOMT убеждена, что это наиболее подходящий термин для описания патологического и микрогистологического состояния, обычно встречающегося при кавитациях челюстной кости.
Хотя большинство кавитационных поражений челюстной кости трудно диагностировать с помощью обычных рентгенограмм и большинство из них не являются болезненными, никогда не следует предполагать, что патологический процесс не существует. Существует множество болезненных процессов, которые трудно диагностировать, и многие из них не являются болезненными. Если бы мы использовали боль в качестве индикатора лечения, пародонтоз, диабет и большинство видов рака остались бы без лечения. Сегодня практикующий стоматолог располагает широким спектром методов успешного лечения полостей челюстной кости, и неспособность признать заболевание и рекомендовать лечение не менее серьезна, чем неспособность диагностировать и лечить заболевания пародонта. Для здоровья и благополучия наших пациентов смена парадигмы имеет решающее значение для всех медицинских работников, включая стоматологов и врачей: 1) признать распространенность полостей челюстной кости и 2) признать связь между кавитациями челюстной кости и системными заболеваниями.
РЕЗУЛЬТАТЫ ОПРОСА МАОМТ 2 (2023 г.)
Как кратко обсуждается в статье, несвязанные состояния часто проходят после кавитационной операции. Чтобы узнать больше о том, какие типы состояний разрешаются и как происходит проксимальная ремиссия в связи с хирургическим вмешательством, членам IAOMT был разослан второй опрос. Для исследования был составлен список симптомов и состояний, улучшение которых члены этого комитета заметили после операции. Респондентам был задан вопрос, наблюдали ли они ремиссию какого-либо из этих состояний после операции, и если да, то в какой степени. Их также спросили, быстро ли симптомы исчезли или улучшения заняли больше двух месяцев. Кроме того, респондентов спрашивали, выполняли ли они обычно операцию на отдельных участках, на нескольких односторонних участках или на всех участках за одну операцию. Результаты опроса представлены на рисунках ниже. Данные являются предварительными, поскольку количество респондентов было небольшим (33) и некоторые данные отсутствуют.
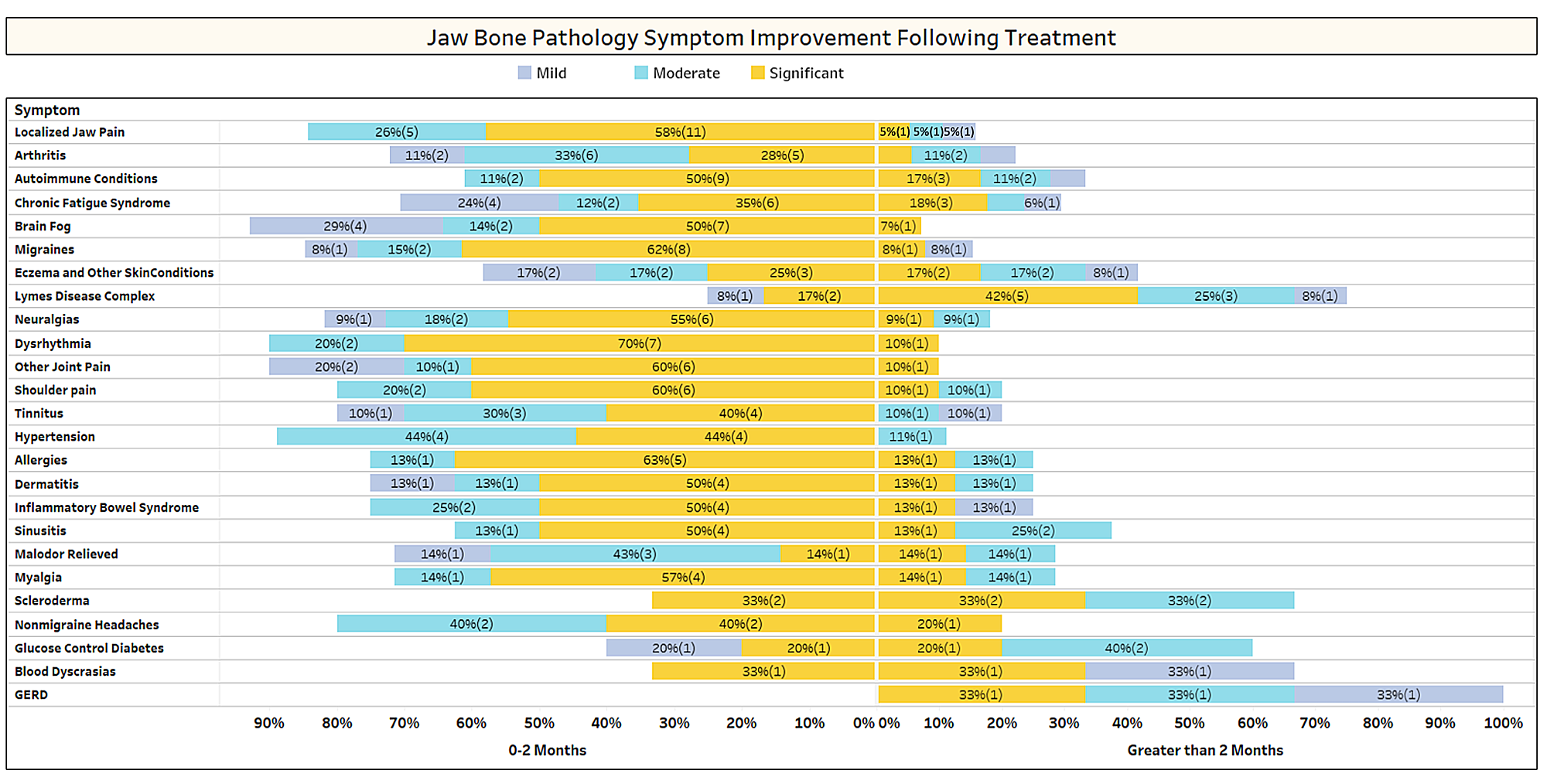
Приложение I Рис. 1 Респонденты оценивали уровень улучшения (легкий, средний или значительный) и отмечали, наступало ли улучшение быстро (0–2 месяца) или длилось дольше (> 2 месяцев). Состояния/симптомы перечислены в порядке наиболее часто встречающихся. Обратите внимание, что большинство состояний/симптомов исчезают менее чем за два месяца (левая сторона средней линии).
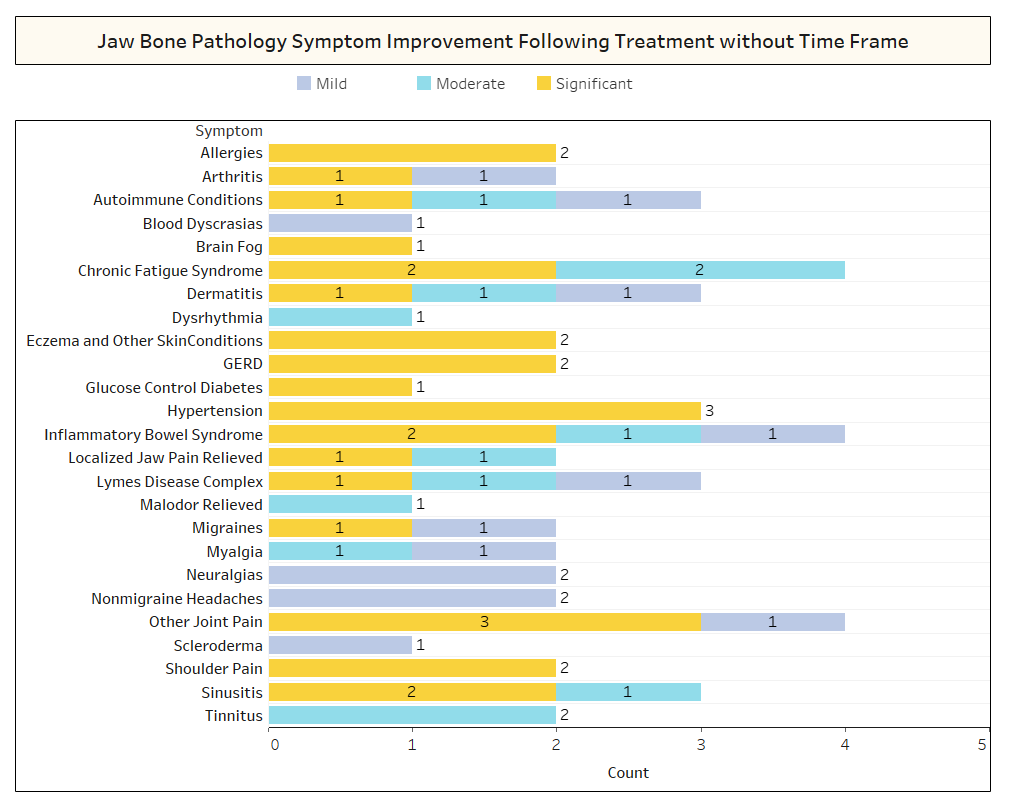
Приложение I Рис. 2 Как показано выше, в ряде случаев Респонденты не указали сроки восстановления наблюдаемых улучшений.
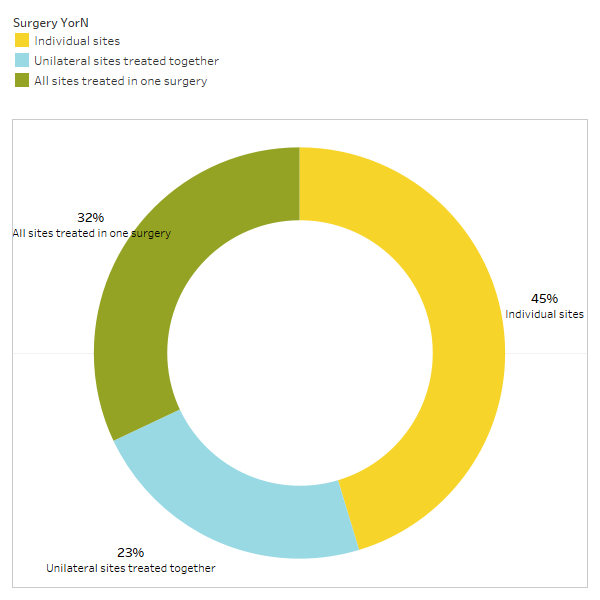
Приложение I Рис. 3 Респонденты ответили на вопрос: «Вы обычно рекомендуете/выполняете
операцию на отдельных участках, односторонние участки, обработанные вместе, или все участки, обработанные за одну операцию?»
РЕЗУЛЬТАТЫ ОПРОСА МАОМТ 1 (2021 г.)
Из-за нехватки литературы и обзоров клинических случаев, касающихся лечения кавитационных поражений, IAOMT опросила своих членов, чтобы собрать информацию о том, какие тенденции и методы лечения развиваются в направлении «стандарта лечения». Полный опрос доступен на веб-сайте IAOMT (обратите внимание, что не все практикующие специалисты ответили на все вопросы опроса).
Если кратко подвести итог, то большинство из 79 респондентов предлагают хирургическое лечение, которое включает в себя рефлекс мягких тканей, хирургический доступ к месту кавитации, а также различные методы физической «зачистки» и дезинфекции пораженного места. Широкий спектр медикаментов, нутрицевтиков и/или продуктов крови используется для ускорения заживления поражения перед закрытием разреза мягких тканей.
Ротационные боры часто используются для открытия или доступа к костному поражению. Большинство врачей используют ручной инструмент для выскабливания или выскабливания пораженной кости (68%), но также используются и другие методы и инструменты, такие как роторный бор (40%), пьезоэлектрический (ультразвуковой) инструмент (35%) или Лазер ER:YAG (36%), который представляет собой частоту лазера, используемую для фотоакустического потока.
После того как место очищено, обработано и/или вылечено, большинство респондентов используют озоновую воду/газ для дезинфекции и ускорения заживления. 86% респондентов используют PRF (богатый тромбоцитами фибрин), PRP (богатую тромбоцитами плазму) или озонированный PRF или PRP. Многообещающим методом дезинфекции, описанным в литературе и в рамках данного исследования (42%), является интраоперационное использование Er:YAG. 32% респондентов не используют какой-либо костный трансплантат для заполнения места кавитации.
Большинство респондентов (59%), как правило, не выполняют биопсию пораженных участков, ссылаясь на различные причины: стоимость, невозможность получить жизнеспособные образцы тканей, трудности с поиском патологоанатомической лаборатории или уверенность в статусе заболевания.
Большинство респондентов не используют антибиотики до операции (79%), во время операции (95%) или после операции (69%). Другая используемая внутривенная поддержка включает стероиды дексаметазона (8%) и витамины С (48%). Многие респонденты (52%) используют низкоинтенсивную лазерную терапию (НИЛТ) после операции с целью заживления. Многие респонденты рекомендуют питательную поддержку, включая витамины, минералы и различные гомеопатические препараты до (81%) и во время (93%) периода заживления.
 Фотографии
Фотографии
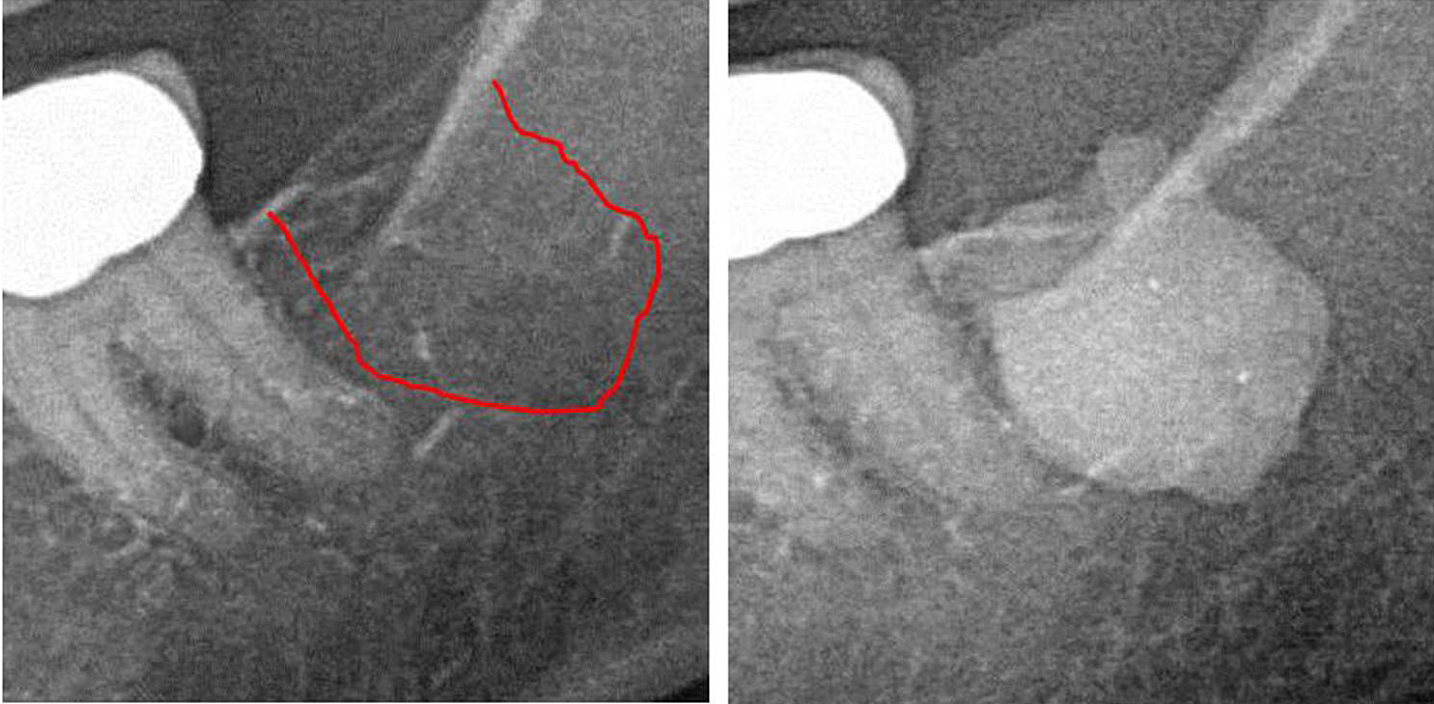
Приложение III Рис. 1 Левая панель: 2D рентгенодиагностика участка №38. Правая панель: документация расширения FDO) в ретромолярной области 38/39 с использованием контрастного вещества после операции FDOJ.
Сокращения: FDOJ — жировой дегенеративный остеонекроз челюстной кости.
Адаптировано из книги Лехнера и др., 2021 г. «Выраженная кавитация челюстной кости RANTES/CCL5: тематические исследования, связывающие скрытое воспаление в челюстной кости с эпистемологией рака молочной железы». Рак молочной железы: цели и терапия
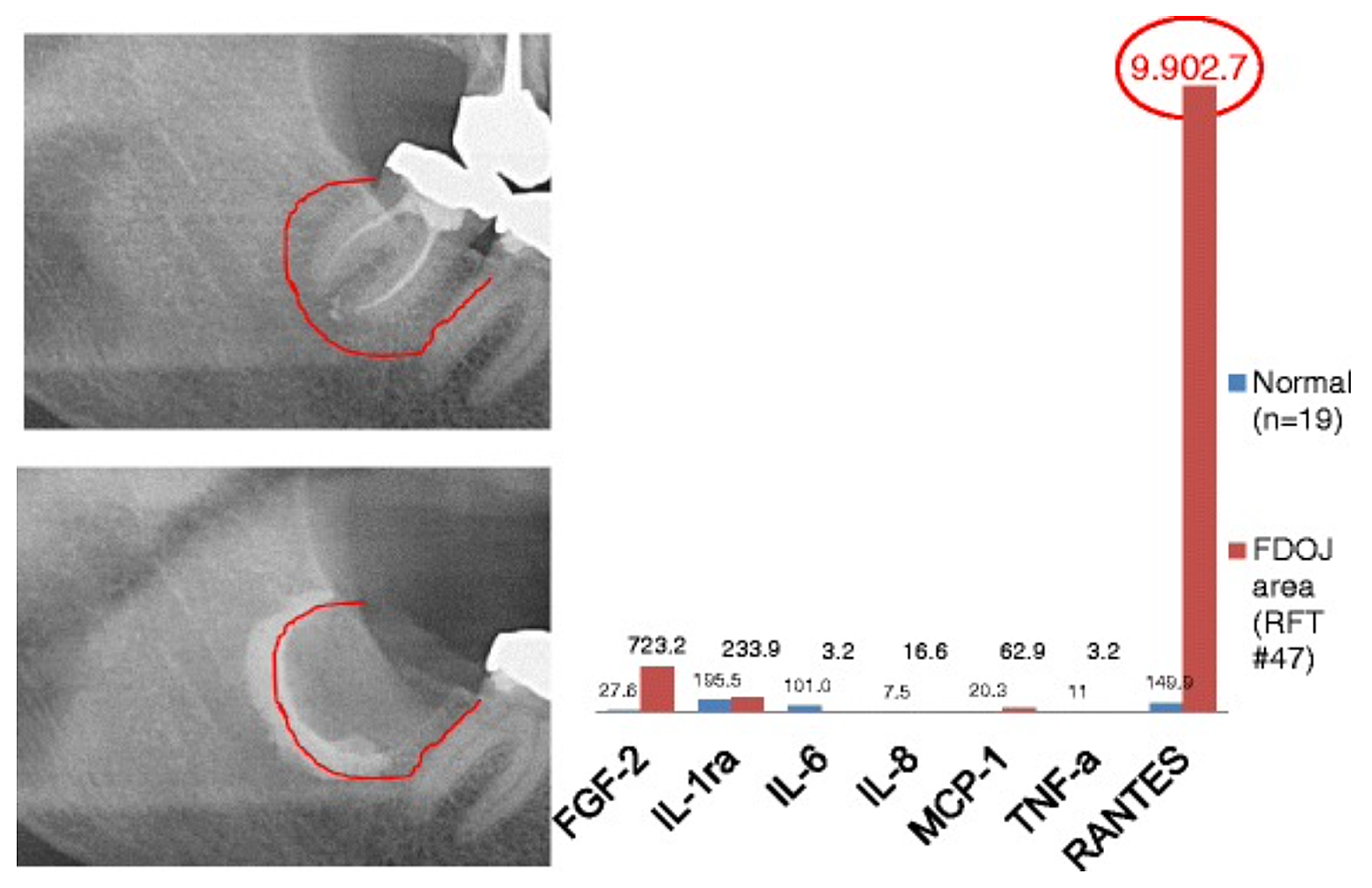
Приложение 3 Рис. 2 Сравнение семи цитокинов (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a и RANTES) в FDOJ под RFT № 47 с цитокинами в здоровой челюстной кости (n = 19). Интраоперационная документация расширения FDOJ в правой нижней челюсти, область № 47 апикально от RFT № 47, с помощью контрастного вещества после хирургического удаления RFT № 47.
Сокращения: FDOJ — жировой дегенеративный остеонекроз челюстной кости.
Адаптировано из Лехнера и фон Баера, 2015 г. «Хемокин RANTES/CCL5 как неизвестная связь между заживлением ран в челюстной кости и системными заболеваниями: прогнозирование и индивидуальное лечение на горизонте?» Журнал ЕРМА
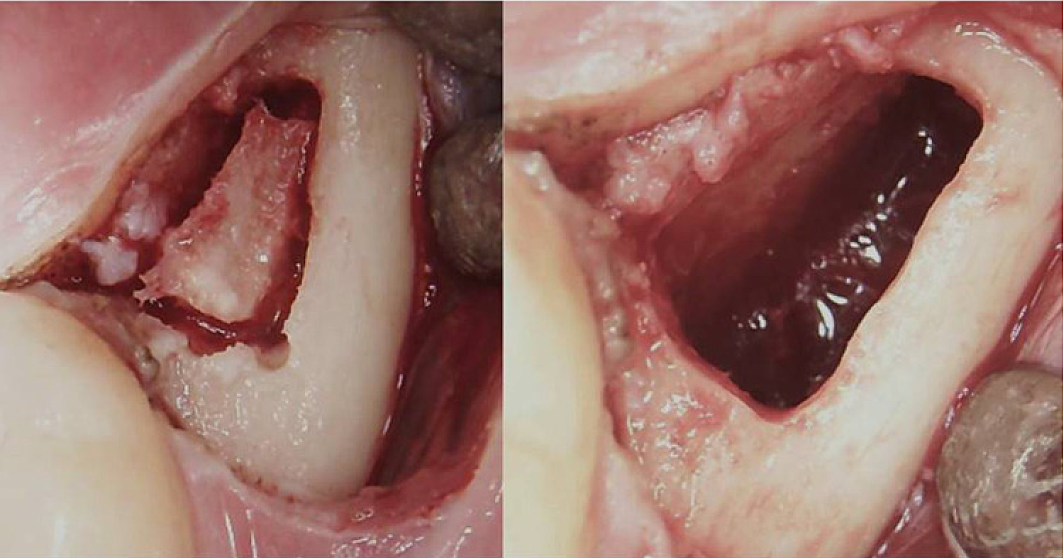
Приложение III Рис. 3 Хирургическая процедура ретромолярного BMDJ/FDOJ. Левая панель: после отгибания слизисто-надкостничного лоскута в кортикальном слое сформировалось костное окно. Правая панель: выскабленная костномозговая полость.
Сокращения: BMDJ, дефект костного мозга в челюстной кости; FDOJ — жировой дегенеративный остеонекроз челюстной кости.
Адаптировано из книги Лехнера и др., 2021 г. «Синдром хронической усталости и дефекты костного мозга челюсти – клинический случай дополнительной стоматологической рентгеновской диагностики с использованием ультразвука». Международный журнал медицинских историй болезни
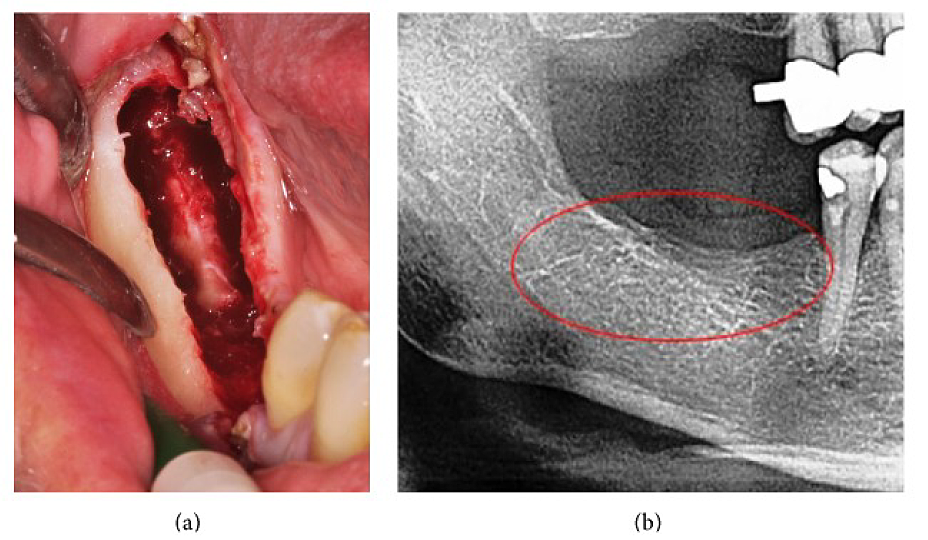
Приложение III Рис. 4 (а) Кюретаж FDOJ на нижней челюсти с обнаженным инфраальвеолярным нервом. (б) Соответствующая рентгенограмма без признаков патологического процесса в челюстной кости.
Сокращения: FDOJ, жировой дегенеративный остеонекроз челюстной кости.
Адаптировано из работы Лехнера и др., 2015 г. «Периферическая невропатическая боль в области лица/тройничного нерва и RANTES/CCL5 при кавитации челюстной кости». Дополнительная медикаментозная и альтернативная медицина
Приложение III, фильм 1
Видеоклип (дважды щелкните изображение, чтобы просмотреть) операции на челюстной кости, на котором показаны жировые шарики и гнойные выделения из челюстной кости пациента, у которого подозревали некроз челюстной кости. С разрешения доктора Мигеля Стэнли, DDS
Приложение III, фильм 2
Видеоклип (дважды щелкните изображение, чтобы просмотреть) операции на челюстной кости, на котором показаны жировые шарики и гнойные выделения из челюстной кости пациента, у которого подозревали некроз челюстной кости. С разрешения доктора Мигеля Стэнли, DDS
Чтобы загрузить или распечатать эту страницу на другом языке, сначала выберите свой язык в раскрывающемся меню в левом верхнем углу.
Позиционный документ IAOMT по кавитациям в челюстях человека Авторы













